Médecine
Vers un monde sans diabète de type 1 ?
Évoluons-nous (enfin) vers un monde dans lequel le diabète de type 1 (DT1) appartiendrait définitivement au passé ? C’est la question que nous avons posée à la Pre Chantal Mathieu, du service d’endocrinologie-diabétologie de l’UZ Leuven.
Dre Patricia De Cock
Il y a un peu plus d’un siècle, le diagnostic de DT1 équivalait à une véritable condamnation à mort et, dans le meilleur des cas, la survie n’excédait pas un an. Un tournant décisif survint au début de l’année 1922, lorsque dans un hôpital de Toronto, le jeune Leonard Thompson, âgé de 14 ans, reçut la toute première administration d’insuline.
La suite appartient à l’histoire : l’adolescent survécut, et l’un des chercheurs à l’origine de l’insuline, Frederick Banting, se vit attribuer le prix Nobel de physiologie ou de médecine.

L’insuline, un traitement sans guérison
Depuis lors, les avancées thérapeutiques ont été constantes. L’insuline d’origine animale a été remplacée par des analogues d’insuline biosynthétiques et, à l’heure actuelle, nous disposons d’un large arsenal d’insulines à action rapide et prolongée, administrées par stylos injecteurs ou via des pompes à insuline.
Les contrôles glycémiques capillaires réalisés par piqûre digitale peuvent aujourd’hui être remplacés par des systèmes de mesure continue du glucose au moyen de capteurs sous-cutanés, lesquels sont capables de communiquer avec les pompes à insuline.
Ces avancées ont représenté un progrès considérable pour les personnes atteinte de DT1. Néanmoins, l’objectif n’est pas encore atteint : l’insuline constitue un traitement substitutif, mais ne permet pas la guérison de la maladie. Un excès d’insuline expose au risque d’hypoglycémie, tandis qu’un apport insuffisant peut induire une acidocétose diabétique (ACD) mettant en jeu le pronostic vital.
Par ailleurs, si les technologies actuelles sont performantes, elles restent associées à certaines limites. Les capteurs de glucose peuvent fournir des mesures erronées, les tubulures des pompes peuvent s’obstruer et, malgré l’amélioration constante de la rapidité d’action des insulines les plus récentes, leur cinétique demeure nettement plus lente que celle de l’insuline endogène sécrétée par les cellules bêta du pancréas. Les personnes atteintes de DT1 restent ainsi dépendantes d’un apport exogène d’insuline et, de façon croissante, des technologies associées.
Une mortalité toujours accrue en 2025
Même dans des pays comme le nôtre, où 97 % de la population atteinte de DT1 a accès à des soins et à des technologies de pointe, l’espérance de vie reste significativement diminuée. En Belgique, l’espérance de vie globale est actuellement de 82,7 ans. En revanche, chez un enfant ayant reçu un diagnostic de DT1 à l’âge de 10 ans en 2025, elle n’est estimée qu’à 68,6 ans, soit une perte de 14,1 années d’espérance de vie [1]. Des options existent aujourd’hui pour infléchir ce constat, comme le souligne la Pre Mathieu.
Une évolution progressive
Quatre stades
La Pre Mathieu souligne d’emblée qu’il est essentiel de comprendre que le DT1 se développe bien avant l’apparition des premiers symptômes. On distingue aujourd’hui quatre stades dans l’évolution de cette maladie auto-immune (voir figure).
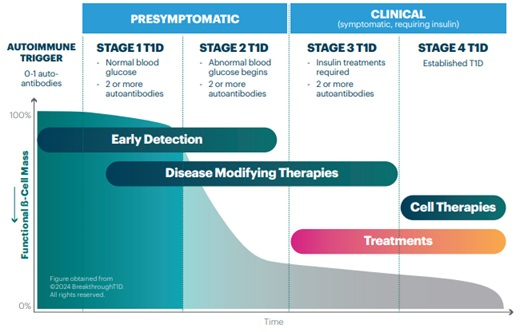
- Stade 1 : présence d’au moins deux auto-anticorps dirigés contre les cellules bêta, en l’absence de dysglycémie.
- Stade 2 : présence de deux auto-anticorps ou plus, associée à une dysglycémie.
- Stade 3 : présence de deux auto-anticorps ou plus et d’une dysglycémie, avec apparition de symptômes cliniques. Une insulinothérapie exogène devient alors nécessaire, les cellules bêta résiduelles n’étant plus en mesure de couvrir les besoins en insuline.
- Stade 4 : DT1 ancien, généralement caractérisé par une insulinopénie quasi complète. À ce stade, environ 70 à 75 % des cellules bêta ont été détruites [2].
Traitements modificateurs de la maladie
Les deux premiers stades peuvent persister pendant une période prolongée (parfois jusqu’à 20 ans) avant l’apparition de symptômes. Selon la Pre Mathieu, c’est à ce stade précoce que se situe une opportunité majeure d’intervention ciblée. L’émergence des disease-modifying therapies permet en effet de retarder d’environ trois ans la progression des stades 2/3 vers le stade 4. « À l’heure actuelle, le teplizumab, un anticorps monoclonal, est approuvé pour une utilisation au stade 3. En Belgique, il est également possible de traiter des patients dans le cadre d’un programme d’usage compassionnel. Par ailleurs, plusieurs autres molécules prometteuses sont en cours de développement », précise la Pre Mathieu.
Interrogée sur l’impact réel de ce délai de trois ans et sur la question de son rapport coût-bénéfice, la Pre Mathieu répond : « Il suffit de poser la question à la mère d’un enfant atteint de diabète, ou à un enfant de cinq ans hospitalisé dans un état sévère et qui, à partir de ce moment, devra vivre au quotidien avec son insuline, des comprimés de dextrose, des lecteurs ou capteurs de glucose, ainsi qu’une pompe ou des stylos d’injection. Et aux parents qui, depuis ce jour, ne connaissent plus de nuits normales. Se demande-t-on s’il vaut la peine de prolonger de trois ans la vie d’une personne atteinte d’un cancer du sein ? »
De l'importance du dépistage
Ces thérapies ne peuvent évidemment être mises en œuvre que si les personnes atteintes de DT1 sont identifiées. « C’est précisément pour cette raison que le dépistage est crucial », souligne la Pre Mathieu. Le début du DT1 est caractérisé par la présence d’auto-anticorps. Les quatre les plus fréquemment retrouvés sont les auto-anticorps anti-insuline (IAA), les auto-anticorps anti-GAD65 (GADA), les auto-anticorps anti-IA-2 (IA-2A) et les auto-anticorps anti-transporteur du zinc 8 (ZnT8A). La présence d’au moins deux de ces auto-anticorps définit le début du DT1, et est associée à un risque proche de 100 % de progression vers un DT1 symptomatique.
« À l’heure actuelle, le dépistage reste insuffisant. Nous ciblons principalement les apparentés du premier degré de personnes atteintes de DT1, mais cette approche devrait être beaucoup plus large. Idéalement, tous les enfants et adolescents devraient être testés. À défaut, il serait déjà pertinent d’étendre le dépistage à la famille élargie (au-delà des frères et sœurs, également aux cousins, cousines, oncles et tantes), ainsi qu’aux personnes atteintes d’autres maladies auto-immunes, comme la maladie cœliaque, qui présentent elles aussi un risque accru. »
Des décès liés à l’ACD, y compris en Belgique
« Non seulement le dépistage permettrait de retarder l’évolution vers le stade 4, mais il contribuerait également à éviter des hospitalisations pour ACD. Il ne faut pas oublier qu’il s’agit d’une situation mettant en jeu le pronostic vital et que, même en Belgique, des décès surviennent encore chaque année en raison d’un diagnostic de DT1 posé trop tardivement. En effet, certains patients se présentent avec des symptômes très peu spécifiques », rappelle la professeure.
Elle évoque ainsi le cas d’un jeune garçon dont le seul symptôme était une céphalée. A posteriori, celle-ci s’est révélée être la conséquence d’un œdème cérébral et d’une hypertension intracrânienne - des diagnostics auxquels on ne pense pas spontanément lorsqu’un enfant consulte pour des céphalées. Elle cite également le cas d’une fillette hospitalisée pour une ACD initialement interprétée comme une gastro-entérite, les plaintes se limitant à des troubles digestifs.
Le dépistage offre également du temps aux patients. Un temps précieux, nécessaire pour surmonter le choc initial du diagnostic et se préparer à l’instauration future d’une insulinothérapie.
« Enfin, nous savons que plus nous parvenons à retarder le stade 4, plus nous réduisons le risque de complications chroniques à long terme. Chaque jour supplémentaire durant lequel une personne continue à produire sa propre insuline diminue notamment le risque de néphropathie et de rétinopathie, probablement parce que la sécrétion endogène permet encore un meilleur contrôle de la variabilité glycémique », conclut la Pre Mathieu.
Stratégie de dépistage
« Nous savons que le DT1 repose sur une prédisposition génétique. Alors que le risque cumulatif de développer un DT1 au cours de la vie est estimé à environ 0,4 à 0,6 % dans la population générale, il est environ cinq à dix fois plus élevé chez les apparentés du premier degré de personnes atteintes de DT1. Une première sélection peut donc cibler les individus à risque accru (sur base des liens de parenté ou d’analyses génétiques) qui feront l’objet d’un dépistage des auto-anticorps. Il est évident que le dépistage dans ce groupe est plus efficient que dans la population générale. Toutefois, cette approche ne permet pas d’identifier toutes les personnes - pourtant nombreuses - chez lesquelles un DT1 se développe en l’absence d’antécédent familial connu. C’est la raison pour laquelle un consensus international tend aujourd’hui à privilégier une stratégie de dépistage populationnel », explique la Pre Mathieu.
2 x 2 x 2
Le développement des auto-anticorps dirigés contre les cellules bêta présente un pic clairement dépendant de l’âge, situé entre environ 9 mois et 2–3 ans, ensuite le risque diminue progressivement. En pratique, il est généralement recommandé de procéder au dépistage à deux âges distincts : une première fois entre 2 et 4 ans, puis une seconde entre 6 et 8 ans. Le critère retenu repose sur la stratégie dite « 2 × 2 × 2 » : la présence d’au moins deux auto-anticorps dirigés contre les cellules bêta, confirmée sur deux prélèvements successifs et à l’aide de deux méthodes analytiques différentes. Chez l’adulte, le moment optimal du dépistage est moins clairement défini et il est généralement admis qu’un dépistage unique est suffisant [3].
Appel à l’action
En Italie, tous les enfants et adolescents sont inclus dans un programme de dépistage. Dans des pays comme le Portugal et la Slovénie, des propositions législatives visant le même objectif sont actuellement à l’étude. Dans notre pays également, des démarches sont en cours en ce sens. Dans l’intervalle, la Pre Mathieu appelle l’ensemble des médecins à adresser dès à présent pour dépistage tous les apparentés, y compris éloignés, de patients connus atteints de DT1, ainsi que les personnes présentant une autre maladie auto-immune. Plusieurs initiatives sont actuellement en place à cet effet, elles peuvent être consultées via innodia.org et edent1fy.eu.
Un regard vers l’avenir
Peut-on envisager, à terme, un monde sans diabète de type 1 ? « Probablement », estime la Pre Mathieu. « Plusieurs traitements modificateurs de la maladie sont en cours de développement et devraient permettre de retarder encore davantage l’évolution de la maladie. Par ailleurs, il est désormais possible de produire, à partir de cellules souches, des cellules bêta en quantité pratiquement illimitée. Combinée à des techniques d’encapsulation des cellules bêta après transplantation, cette approche suscite un réel espoir. »
« Et j’espère bien pouvoir être témoin de ces avancées de mon vivant », conclut la spécialiste.
Sources
1. Healthy Years | Breakthrough T1D Index; www.t1d index.org.
2. Starr L, Dutta S, Danne T, Karpen SR, Hutton C, Kowalski A. The Urgent Need for Breakthrough Therapies and a World Without Type 1 Diabetes. Diabetes Ther. 2025; 16(6):1063-76.
3. Bonifacio E, Ziegler AG. Type 1 diabetes risk factors, risk prediction and presymptomatic detection: Evidence and guidance for screening. Diabetes Obes. Metab. 2025 ;27 Suppl 6:28-39.
